在全球范围内,癌症都是死亡的主要原因之一,每年约有1000万人因癌症而死亡。虽然免疫疗法方面的研究已经取得了巨大进展,但仍然有很大一部分癌症患者对这些治疗存在原发性或继发性耐药。
将自然杀伤细胞(NK细胞)与T细胞不同,它们可以逃避免疫排斥并且不会诱发细胞因子风暴,因此NK细胞成为了癌症免疫治疗剂的优质候选者。不过,要将NK细胞应用于高效的肿瘤治疗,还有许多问题需要解决。
来自法国Innate Pharma公司的研究人员及其合作者在《The Journal of experimental medicine》发表了题为“Bringing natural killer cells to the clinic”的文章,重点介绍了增强NK细胞抗肿瘤作用的方法,并为完善癌症免疫疗法提出了策略。

文章首页截图
NK细胞是先天性淋巴细胞,成熟后就会在外周血中循环,扮演着体内巡逻兵的角色,另外,它也可能变成组织驻留的NK细胞。
NK细胞也是细胞毒性效应细胞,它可以识别和裂解应激细胞,例如肿瘤细胞。
NK细胞在行使功能时,会受到一系列抑制性和激活性受体的严格调节,使它们能够在杀死肿瘤细胞的同时不伤害正常细胞。
肿瘤细胞可能会出现HLA I类分子表达的减少,NK细胞可以据此将它们识别为优先靶标。NK细胞表达HLA I类特异性抑制性受体,例如杀伤细胞Ig样受体(KIR)和NKG2A,可阻断其针对HLA I+类细胞的效应功能。
此外,NK细胞效应功能的触发还需要激活NK细胞受体,来识别肿瘤细胞膜上表达的配体。大多数成熟的NK细胞还表达CD16a(FcRIIIA),这是一种IgG Fc区的低亲和力受体,可能有助于抗肿瘤抗原IgG1 mAb的治疗。
NK细胞有哪些作为抗癌能手的特性呢?
它们能够杀死缺乏HLA I类分子而被T细胞忽略的肿瘤细胞;
它们不需要提前进行抗原特异性致敏就能发挥效应功能;
它们不会导致移植物抗宿主病(GvHD);
在识别靶标时,NK细胞可分泌促炎细胞因子,例如具有直接抗肿瘤作用的IFN-和TNF-,还可分泌趋化因子(CCL2、CCL3、CCL4、CCL5、XCL1和IL-8)以及生长因子(FLT3配体和GM-CSF),它们有助于适应性免疫反应的发生、定向和维持。
在癌症患者中利用NK细胞具有双重优势:诱导肿瘤细胞杀伤、参与针对肿瘤细胞的多细胞免疫反应。
NK细胞的抗肿瘤功能已经在体外使用人细胞,并在小鼠体内对所有组织型的肿瘤细胞进行了证明。
从这些研究中可观察到,患者的临床预后与肿瘤床的NK细胞浸润或外周NK细胞的细胞毒性之间存在相关性。
在过去二十年中,人们开发了各种方法来利用NK细胞控制肿瘤的生长。临床研究表明,输注NK细胞的免疫疗法是安全的,在造血恶性肿瘤的临床前或临床研究中取得了令人鼓舞的结果。
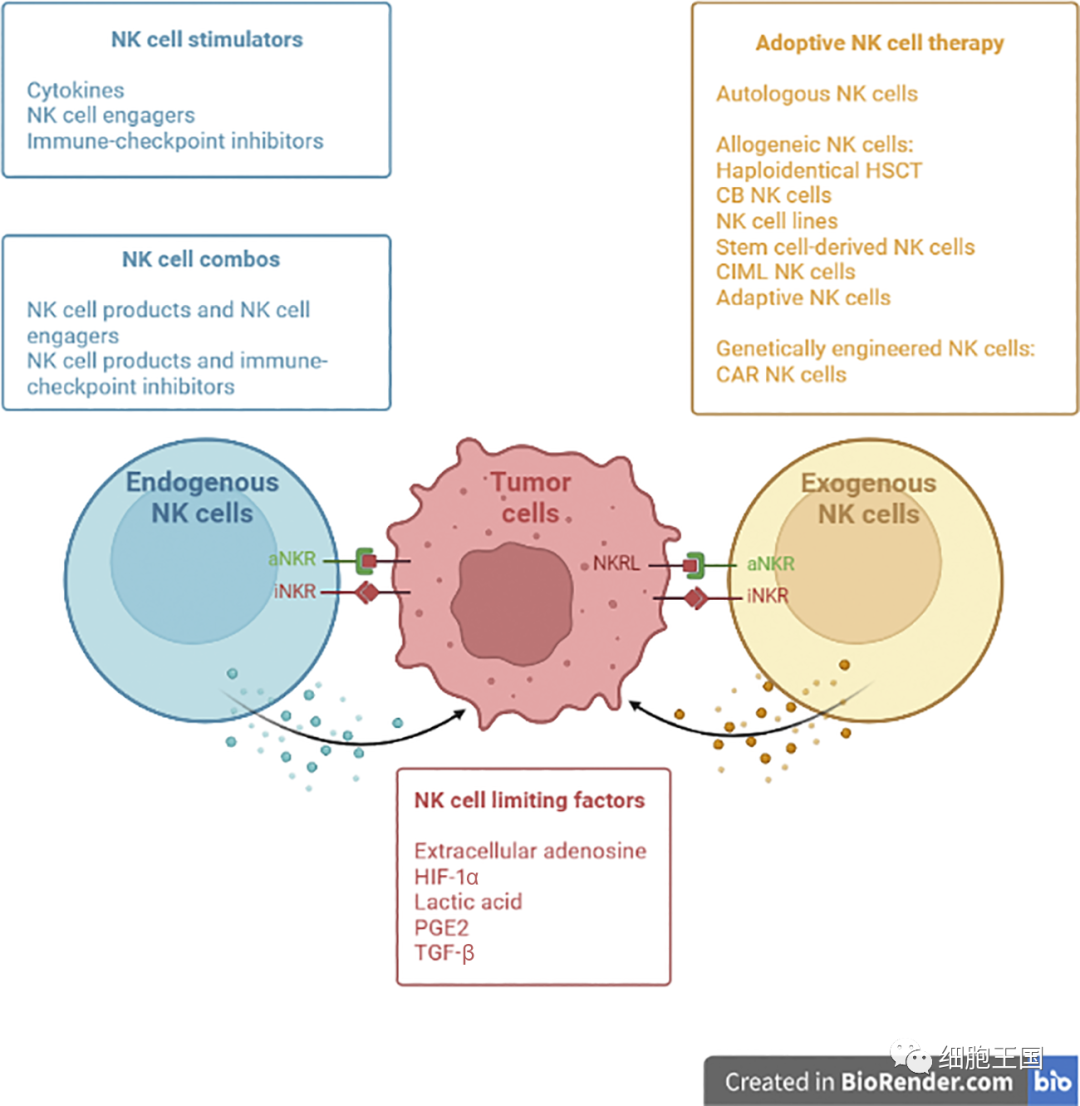
增强NK细胞抗肿瘤反应的方法
虽然NK细胞已经很强大了,但是为了更高效更安全地抗击癌症,科学家们想出了种种策略来给它“上装备”:
CAR-NK细胞疗法
NK细胞输注是第一个针对癌症患者开发的NK细胞治疗方法。第一个临床试验是基于细胞因子激活的自体NK细胞,但其临床疗效并不令人满意。
随后,其他造血系统疾病和实体瘤与化疗相结合的临床试验表明,同种异体NK细胞输注是安全的,并且在某些情况下也是有效的。
NK细胞的单打独斗也许有些不尽如人意,可以找个帮手吗?嵌合抗原受体(CAR)-T细胞治疗急性淋巴细胞白血病和非霍奇金淋巴瘤的成功可谓打开了新世界的大门。
经过各个研究团队的努力,CAR-NK细胞拥有了丰富的来源,例如永生化细胞系(NK-92)、外周血单核细胞、脐带血、造血干细胞和祖细胞以及诱导多能干细胞(iPSC)。
近年,HLA错配的抗CD19 CAR-NK细胞在非霍奇金淋巴瘤和慢性淋巴细胞白血病的1/2期试验中显示出显著的临床疗效。
iPSC衍生的抗CD19 CAR-NK细胞在复发/难治性B细胞淋巴瘤的1/2期临床试验中也表现出令人鼓舞的结果。
2.CIML NK细胞疗法
将细胞因子激活与IL-12、IL-15和IL-18组合,用于诱导NK细胞的体外扩增,可使其获得强大的细胞毒性特性,这些NK细胞称为细胞因子诱导的记忆样(CIML)NK细胞。
在临床前模型中输注后,与传统NK细胞相比,CIML NK细胞表现出优越的反应和更高的持久性。
有研究发现,接受单倍体细胞移植和来自同一供体的CIML NK细胞的急性髓细胞白血病(AML)患者有显著的反应。
3.免疫检查点抑制剂
NKG2A是NK细胞和T细胞共有的抑制性细胞表面受体。其配体HLA-E是一种非经典的MHC I类分子,在许多实体瘤和血液系统恶性肿瘤中高表达。
Monalizumab是一种专门针对NKG2A的免疫检查点抑制剂,与单独使用durvalumab相比,在不可切除和化疗耐药的非小细胞肺癌(NSCLC)患者中,其与durvalmab联合使用显示出无进展生存期(PFS)延长。
4.刺激和接合NK细胞
近20年前,NK细胞刺激性细胞因子IL-2被批准用于治疗几种恶性肿瘤。然而,由于其半衰期短、毒性严重,所以疗效有限。
不过,研究人员开发出的修饰策略正在解决这些问题,例如聚乙二醇偶联、与肿瘤靶向抗体的融合,以及受体结合亲和力的改变。
IL-15能够激活NK和CD8+T细胞,同时保留调节性T细胞的活性,因此被引入了癌症治疗。与IL-2相比,它显示出更高的安全性,但体内疗效有限。
最近出现了一种创新策略,即一种与肿瘤相关蛋白酶底物连接的IL2受体链掩盖的IL-2前药,它可以有效靶向肿瘤浸润淋巴细胞,最大限度地降低全身毒性。
NK细胞接合剂是免疫细胞治疗中新型治疗分子的代表,它们可以通过靶向多种细胞因子受体或NK细胞受体,来增强NK细胞的活化。
小结
癌症免疫疗法的未来在于联合治疗方法,例如将NK细胞输注与免疫检查点抑制剂或NK细胞衔接剂相结合。而且还需要考虑到肿瘤微环境中存在的限制NK细胞抗肿瘤功能的因素。
可参考今年发表的NK细胞综述的解读:《Nature》子刊:NK细胞疗法需求在增加,非常适合同种异体临床。
最后,我们还需要对实体瘤中的NK细胞疗法进行评估,因为需要更清楚地了解导致招募和激活的机制,才能为患者带来最大的临床益处。
参考文献
1、Chiossone, L., & Vivier, E. (2022). Bringing natural killer cells to the clinic. The Journal of experimental medicine, 219(10), e20220830. https://doi.org/10.1084/jem.20220830
— END —
本文作者可以追加内容哦 !

